Choroby zakaźne stwarzają wiele problemów w klinikach medycznych, gdzie ludzie są bardzo podatni na infekcje niebezpiecznymi chorobami, a ich ciała są szczególnie podatne. Procesy zakaźne związane z zapewnieniem opieki medycznej są częstymi przyczynami chorób i wzrostu liczby umierających, co stwarza poważne problemy dla systemu opieki zdrowotnej i jego elementu finansowego. Powinien zawierać ogólny opis zapobiegania AIPS.
Definicja tego terminu
AIPS - infekcje związane z zapewnieniem opieki medycznej ludziom - powstają z powodu rozprzestrzeniania się wirusów, bakterii i grzybów w organizmie człowieka. Klęska takich chorób może wystąpić wszędzie, ale w klinikach staje się szczególnie niebezpiecznym problemem.
Wiele AIPS pojawia się w wyniku bakterii, które są już w ludzkim ciele przed infekcją, mogą powodować przenoszenie krzyżowe między pacjentami lub między pacjentem a lekarzem.
Ogólne środowisko kliniki może również prowadzić do rozprzestrzeniania się patologicznych mikroorganizmów w powietrzu, wodzie i na powierzchni. Pacjenci w placówce medycznej są bardziej podatni na choroby niż ogół populacji. Na przykład szczególnie zagrożone są wcześniaki, osoby starsze i pacjenci z osłabioną obroną immunologiczną.
ISPM - problem teraźniejszości
Biorąc pod uwagę ogólną charakterystykę, definicję AIPS, należy zwrócić szczególną uwagę na zapobieganie temu zjawisku. Jest to jeden z priorytetów systemu opieki zdrowotnej. W wielu krajach o wysokim dochodzie regionalne i krajowe instytucje medyczne, wraz z klinikami i szpitalami, podejmują działania zapobiegawcze, monitorują stan pacjentów i sporządzają różne raporty. Pomimo zmniejszenia liczby przypadków chorób, choroba AIPS była ostatnio dość częstym zjawiskiem, szczególnie wśród osób zagrożonych.
Wśród pacjentów na OIOM w krajach rozwiniętych występuje co najmniej 25-30% epizodów AIPS. W krajach o niskich dochodach problemy z koncepcją zapobiegania ZUM stają się coraz bardziej skomplikowane. Infrastruktura w tych krajach jest zbyt słaba, a poziom higieny i warunków sanitarnych nie jest wystarczająco wysoki. Według ogólnego szacunku WHO infekcje występujące u ludzi na oddziałach intensywnej terapii w krajach trzeciego świata występują co najmniej kilka razy częściej niż w krajach rozwiniętych o stabilnym poziomie dochodów. Zakażenia związane z zakażeniem instrumentalnym mogą występować do 13 razy częściej niż w Stanach Zjednoczonych.

Co oznacza AIPS?
ZUM obejmuje dużą liczbę rodzajów infekcji, w tym infekcje dróg moczowych, rozprzestrzenianie się infekcji w miejscu operacji (w krajach o niskich rocznych dochodach), uszkodzenie układu oddechowego, przepływ krwi i przewodu pokarmowego. Pojawienie się mikroorganizmów szczególnie odpornych na środki przeciwdrobnoustrojowe powoduje aktywne rozprzestrzenianie się i zwiększa nasilenie procesów zakaźnych.
Klinika, w której występuje wysoka częstość występowania ZUM, boryka się z poważnymi problemami w leczeniu pacjentów. Prowadzi to do wysokich kosztów gotówkowych, negatywnych recenzji i pogorszenia reputacji.
AHI jest zmianą występującą u pacjenta po przyjęciu do placówki medycznej w ciągu następnych 8 godzin lub nieco dłużej.U pacjentów oddziałów chirurgicznych zakażenie rozpoczyna się w większości przypadków po 3 miesiącach po zabiegu lub po roku, jeśli operacja została wykonana na kościach i stawach.
Środki diagnostyczne
Biorąc pod uwagę sposoby zapobiegania AIPS, warto zauważyć, że w tym procesie znaczącą rolę odgrywa regularne i pełne monitorowanie wszystkich pacjentów w szpitalu. Takie monitorowanie powinno być ukierunkowane na terminowe wykrywanie chorób zakaźnych, szczególnie na OIOM i wśród grup pacjentów szczególnie zagrożonych.
Aby dokładnie zidentyfikować źródło zakażenia, wrażliwość na środki przeciwdrobnoustrojowe i wybrać odpowiednie leczenie przeciwdrobnoustrojowe do walki z chorobą, stosuje się procedurę diagnostyczną in vitro. Ponadto ważne jest dokładne zidentyfikowanie i ograniczenie możliwych chorób epidemicznych poprzez obserwację pacjentów z ryzykiem. Takie środki pomagają podejmować działania w odpowiednim czasie, aby zapobiec ZUM i wyeliminować występowanie źródła infekcji.
Co może doprowadzić do pojawienia się AMI w instytucji? Należą do nich następujące rodzaje patogenów:
- Staphylococcus aureus;
- enterokoki;
- paciorkowce;
- enterobakterie oporne na karbolen;
- enterobakterie, które pomagają wytwarzać beta-laktamazy o rozszerzonym spektrum.
Środki zapobiegawcze dla zmiany
Ważne jest, aby podjąć środki w celu zapobiegania ZUM zarówno dla niektórych pacjentów, jak i całej instytucji medycznej.
Monitorowanie środowiska w szpitalu obejmuje następujące elementy:
- regularna kontrola powietrza, wody i powierzchni;
- ścisła kontrola czyszczenia i regularnego mycia sprzętu, higienicznej obróbki pomieszczeń;
- w razie potrzeby pacjent jest izolowany od reszty.
Ponadto metody zapobiegania AIPS obejmują kontrolę rozprzestrzeniania się infekcji:
- monitorowanie pacjentów zagrożonych;
- zgodność z zasadami higieny rąk i kompleksowymi procedurami higieny;
- przestrzeganie wszystkich warunków sanitarnych podczas leczenia;
- właściwe stosowanie środków przeciwdrobnoustrojowych;
- stosowanie cewników tylko z pewną potrzebą.
Staranne monitorowanie stanu placówki medycznej:
- eliminacja ognisk;
- automatyczne powiadamianie o procesach zakaźnych, które są szczególnie odporne na stosowane środki przeciwdrobnoustrojowe;
- transfer informacji i zarządzanie;
- skoordynowane raportowanie na wysokim szczeblu;
- nadzór i śledzenie możliwej epidemii.
Środki terapeutyczne
Przeprowadzanie środków terapeutycznych w celu zapobiegania AIPS w placówce medycznej obejmuje:
- leczenie chorób masowych środkami przeciwdrobnoustrojowymi;
- jeśli to możliwe, zaleca się czasową eliminację niektórych urządzeń medycznych (na przykład cewników);
- monitorowanie terapeutyczne, które pomoże wkrótce zakończyć leczenie przeciwdrobnoustrojowe.
Specjalne i standardowe środki zapobiegawcze
Zapobieganie AIPS dzieli się na standardowe i specjalne. Standardowymi środkami są regularne codzienne procedury przeprowadzane w celu zmniejszenia ryzyka rozprzestrzeniania się choroby wśród pacjentów w placówce medycznej i wśród pracowników. Specjalne środki mają zastosowanie tylko wtedy, gdy standardowe środki nie są w pełni wdrożone.
Standardowe środki ostrożności obejmują właściwe obchodzenie się z rękami, korzystanie ze specjalnego sprzętu ochronnego przez personel medyczny, właściwe przechowywanie i używanie ostrych instrumentów oraz terminowe usuwanie zużytych urządzeń jednorazowych.
Przetwarzanie ręczne jest podzielone na następujące metody:
- Proste mycie rąk.Dzięki takiemu zabiegowi usuwana jest brud i flora przejściowa, która przenika przez skórę pracownika służby zdrowia w kontakcie z chorym pacjentem lub zanieczyszczonymi obiektami środowiskowymi.
- Higieniczne środki antyseptyczne. Eliminacja lub całkowite zniszczenie przejściowej mikroflory od pracownika instytucji medycznej.
- Antyseptyki chirurgiczne. Polega na usuwaniu lub niszczeniu mikroflory tranzytowej i zmniejszaniu jej ilości za pomocą antyseptycznej flory rezydentnej.
Funkcje przetwarzania ręcznego
W profilaktyce AIPS, w zależności od przeprowadzonej terapii i wymaganego poziomu czystości skóry rąk personelu medycznego, wybiera się higieniczne lub chirurgiczne leczenie dłoni.
Administracja przygotowując koncepcję zapobiegania AIPS przestrzega następujących zasad:
- Aby osiągnąć efekt specjalny i całkowitą dezynfekcję skóry rąk, należy przestrzegać szeregu zasad. Konieczne jest utrzymanie paznokci w zadbanym stanie, regularne ich odcinanie, aby zapobiec występowaniu lakieru do paznokci. Nie przedłużaj paznokci. Całą biżuterię i inne przedmioty obce należy usunąć. Przed higienicznym przetwarzaniem rąk ważne jest również, aby chirurg usunął bransoletki, zegarki i inne akcesoria. Do suszenia rąk używaj czystych jednorazowych papierowych serwetek lub ręczników. Podczas obchodzenia się z rękami chirurgów należy używać wyłącznie sterylnych ręczników.
- Higieniczne leczenie rąk odbywa się przy bezpośrednim kontakcie z pacjentem, z nienaruszoną skórą pacjenta (na przykład podczas pomiaru ciśnienia krwi), z sekretami ciała, błon śluzowych i ran. Również podobna procedura jest konieczna przed opieką nad pacjentem, po użyciu instrumentów medycznych i innych przedmiotów, które znajdują się obok pacjenta, po leczeniu osoby z ropnym procesem zapalnym, po kontakcie z brudnymi urządzeniami i powierzchniami.
- Higieniczne przetwarzanie rąk odbywa się poprzez mycie rąk mydłem i wodą, co pomaga usunąć brud i znacznie zmniejszyć liczbę mikroorganizmów na skórze. Leczenie rąk odbywa się również za pomocą środków antyseptycznych dla skóry, aby ograniczyć liczbę patogennych mikroorganizmów do minimum.
- Do mycia rąk stosuje się mydło w płynie z dozownikiem. Ręce przeciera się jednorazowym ręcznikiem.
- Podczas korzystania z dozownika wlewana jest do niego nowa porcja mydła w płynie po wstępnej dezynfekcji i umyciu. Najlepiej używać dozowników kolankowych i dozowników na fotokomórkach.
Kiedy ważne jest obchodzenie się z rękami:
- przed początkiem dnia roboczego i na jego końcu;
- w kontakcie z pacjentem;
- podczas zakładania rękawiczek;
- przed jakąkolwiek terapią;
- podczas jedzenia jedzenia;
- podczas pracy na klawiaturze.
Wymagania dotyczące narzędzi
Wszyscy pracownicy instytucji medycznej powinni znać ogólną charakterystykę zapobiegania ZUM. Powinny one unikać obrażeń skalpeli, igieł i innych ostrych narzędzi podczas zabiegów medycznych, podczas dezynfekcji instrumentów i usuwania już używanych.
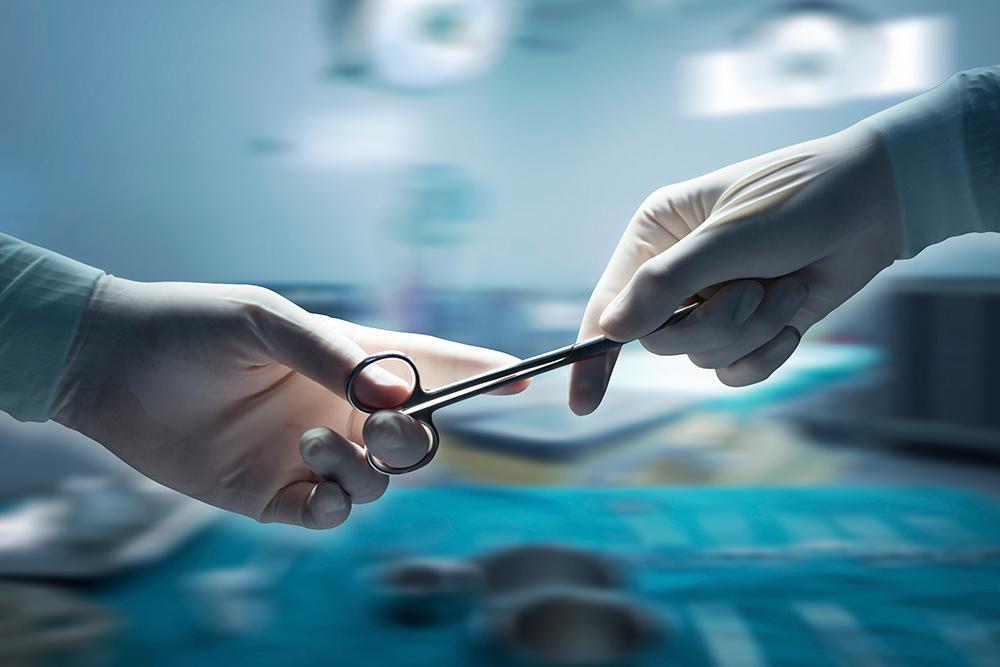
Główne zasady postępowania z ostrymi instrumentami:
- nałożyć igłę i strzykawkę tylko raz, a następnie natychmiast wyrzucić;
- Załóż i wyjmij igłę ze strzykawki za pomocą specjalnych zacisków;
- ostrzec innego pracownika o przeniesieniu ostrego instrumentu;
- aby uniknąć przenoszenia ostrych narzędzi z ręki do ręki, użyj do tego specjalistycznej tacy;
- zamiast skalpeli z ostrym końcem najlepiej jest użyć narzędzia o tępym końcu;
- Nie zakrywaj igieł nasadką;
- Nie zginaj i nie łamaj igieł po użyciu;
- Nie wyjmuj igieł ze strzykawki przed przeprowadzeniem zabiegów higienicznych;
- natychmiast po zabiegu ważne jest umieszczenie jednorazowych strzykawek, igieł, ostrzy i innych przebijających i ostrych przedmiotów w osobnym pojemniku.Takie pojemniki mają oznaczenie wizualne, muszą być również całkowicie szczelne i nie mogą mieć otworów. Pojemnik powinien znajdować się jak najbliżej specjalisty medycznego podczas leczenia;
- Z igłą i strzykawkami należy obchodzić się przed usunięciem.
Co jest zabronione przy użyciu ostrych narzędzi?
- Nie nakładaj nasadek na zużyte igły. Po użyciu strzykawkę z igłą umieszcza się w pojemniku odpornym na przebicie. W niektórych przypadkach, jeśli to konieczne, aby oddzielić igłę od strzykawki, należy je starannie i bezpiecznie odciąć.
- Wszystkich ostrych używanych narzędzi nie wolno wrzucać do przebitych pojemników.

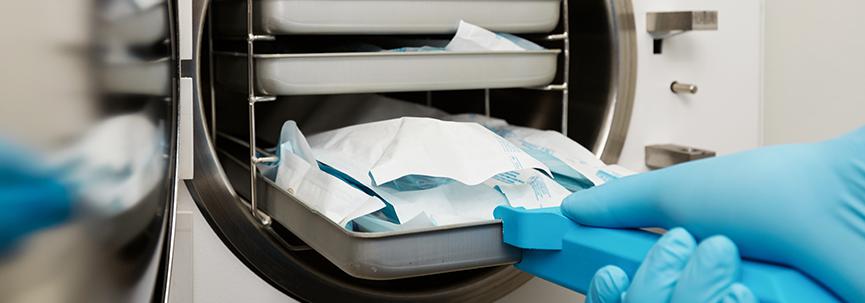
Kliniczna sterylizacja i dezynfekcja
Wszystkie wyroby medyczne używane do leczenia inwazyjnego powinny być sterylne. Narzędzia można jednorazowego użytku i zakupić w osobnych sterylnych opakowaniach. Instrumenty i urządzenia wielokrotnego użytku wymagają regularnej dezynfekcji, czyszczenia przed sterylizacją i sterylizacji.
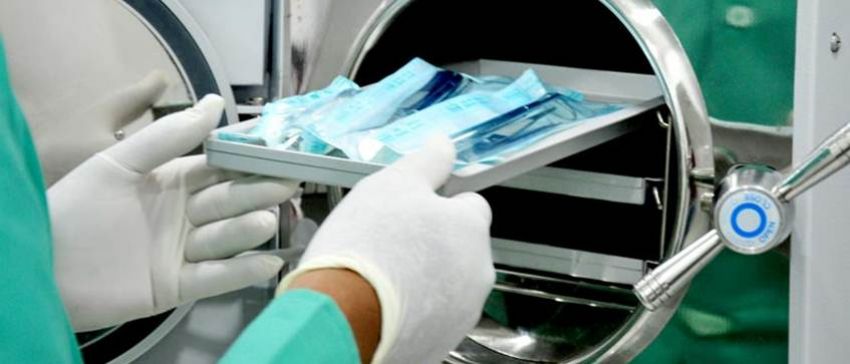
Główne zasady korzystania z ISPM obejmują:
- zaleca się, aby cały sprzęt, urządzenia i artykuły do pielęgnacji pacjenta po wielokrotnym użyciu były przetwarzane zgodnie z instrukcjami producenta;
- ważne jest, aby używać wyłącznie urządzeń wielokrotnego użytku, które są autoryzowane przez system opieki zdrowotnej;
- Przed zakupem dużej liczby urządzeń ważne jest, aby upewnić się, że towarzyszą im instrukcje od producenta;
- Nie należy ponownie traktować instrumentów medycznych po pierwszym użyciu.
Przetwarzanie narzędzi polega na następujących procesach: dezynfekcji, czyszczeniu, suszeniu, pakowaniu, sterylizacji, a także odpowiednim przechowywaniu. Każdy opisany krok jest bardzo ważny dla zapobiegania ogniskom infekcji w klinice.
Dezynfekcja - naukowo uzasadniony wybór metod, narzędzi i technik niszczenia patogenów i warunkowo oznakowanych organizmów w środowisku. Dezynfekcja jest częściową, selektywną eksterminacją potencjalnych patogenów. Ta procedura pomaga zapobiegać przenoszeniu patogenów ze źródeł uszkodzeń na zdrowe pacjentów. Kompleksowa i właściwa dezynfekcja najczęściej polega na całkowitym usunięciu wszystkich zanieczyszczeń i bakterii z instrumentów, z wyłączeniem minimalnej liczby zarodników bakteryjnych.
Dezynfekcja i sterylizacja przeprowadzane są zgodnie ze standardami sanitarnymi i standardami państwowymi. Główne metody dezynfekcji to narażenie na działanie urządzeń i narzędzi o wysokiej temperaturze i składników chemicznych. Wybór metody dezynfekcji zostanie określony w zależności od właściwości patogenu, konkretnego przetwarzanego przedmiotu, a także kosztów finansowych jego wdrożenia.
Metoda fizycznego czyszczenia wykorzystuje mechaniczną i termiczną dezynfekcję promieniujących środków energetycznych i promieniowanie radioaktywne. Podczas sterylizacji można stosować następujące źródła ciepła: ogień, ciecz, wilgotne lub suche powietrze o wysokiej temperaturze, para. Śmierć niebezpiecznych mikroorganizmów pod wpływem metod fizycznych następuje w wyniku krzepnięcia białka.
